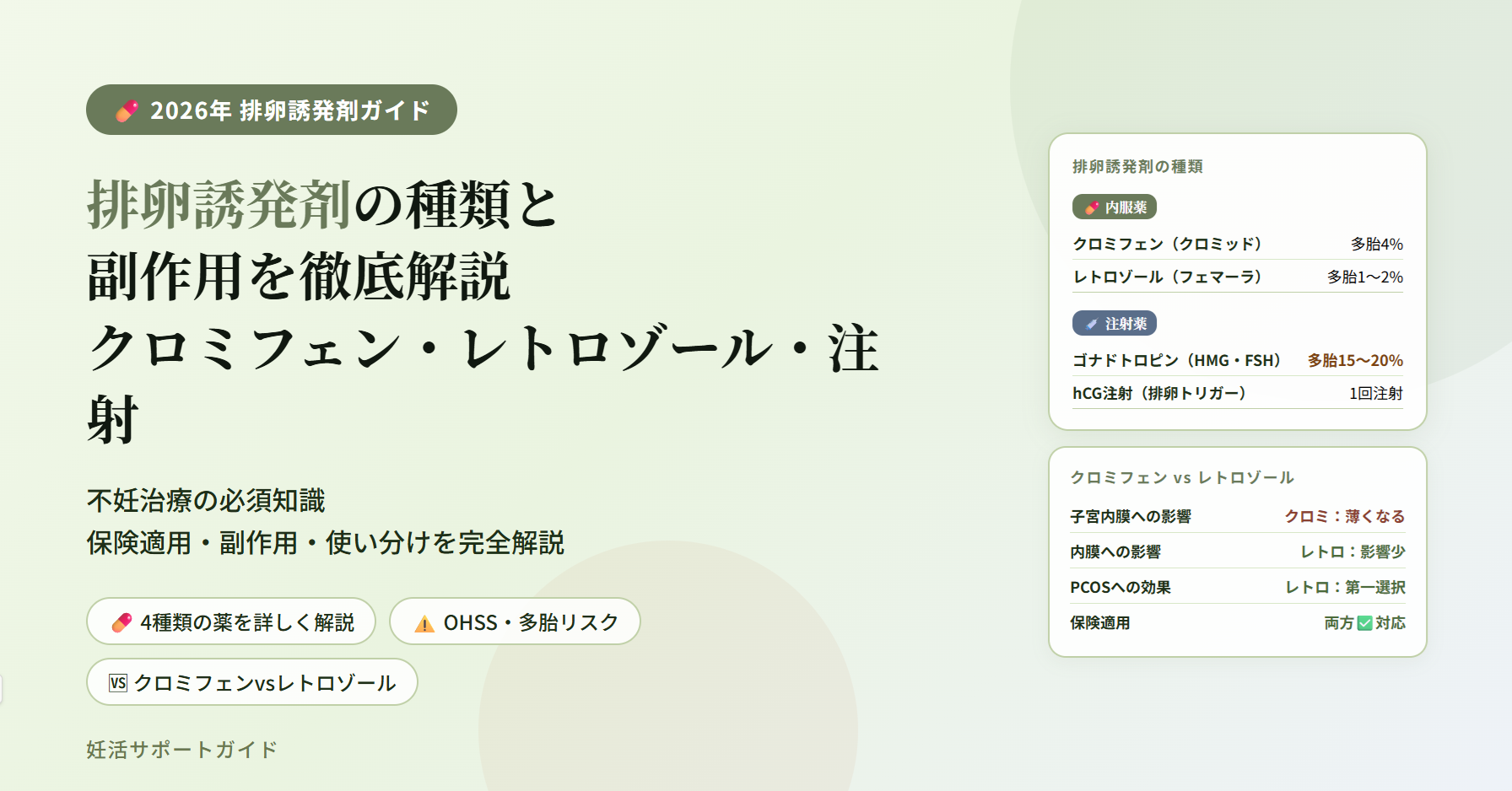
排卵誘発剤は「内服薬」と「注射薬」の2種類があり、治療ステージに応じて使い分けられます
排卵誘発剤は排卵障害がある方・タイミング法・人工授精・体外受精など様々な場面で使用されます。2022年4月から多くの薬が保険適用になり、費用負担が軽減されました。副作用を正しく理解して安心して治療に臨みましょう。
①排卵誘発剤とは?どんな場合に使う?
結論:排卵誘発剤は卵胞の発育・排卵を促す薬です。排卵障害がある方・タイミング法での排卵日特定・体外受精で多くの卵子を採取したい場合などに使用されます。
| 使用される場面 | 目的 |
|---|---|
| 排卵障害・月経不順がある | 卵胞の発育を促し排卵を起こさせる |
| タイミング法・人工授精 | 排卵日をコントロールしてタイミングを合わせやすくする |
| 体外受精・顕微授精 | 複数の卵胞を育てて多くの卵子を採取する(卵巣刺激) |
| 黄体機能不全 | 高温期のホルモン分泌をサポートする |
②排卵誘発剤の種類と特徴
結論:内服薬(クロミフェン・レトロゾール)と注射薬(HMG・FSH・hCG)の大きく2種類があります。内服薬から始め、効果が不十分な場合に注射薬に移行するのが一般的です。
💊 クロミフェン(クロミッド・クロミフェンクエン酸塩)
内服薬
内服薬
仕組み脳を錯覚させてFSH・LHの分泌を増やし、卵胞の発育を促す。最も一般的な排卵誘発剤
服用方法月経5日目から5日間内服(保険適用条件)
保険適用✅ 保険適用あり
主な副作用子宮内膜が薄くなる・頸管粘液の減少・ほてり・視覚症状(まれ)・多胎妊娠リスク(約4%)
注意点長期使用(6か月以上)でかえって妊娠しにくくなることがある。38歳以上では内膜への影響に特に注意
⚠️ 長期使用は避ける。6か月を目安にレトロゾールやゴナドトロピンへの切り替えを検討
💊 レトロゾール(フェマーラ)
内服薬
内服薬
仕組みエストロゲンの合成を一時的に抑制し、FSHの分泌を増やして卵胞を育てる。本来は乳がん治療薬だが不妊治療に使用
服用方法月経5日目から5日間内服
保険適用✅ 保険適用あり(2022年〜)
主な副作用ほてり・関節痛・頭痛(比較的軽度)。クロミフェンより子宮内膜への悪影響が少ない
メリット多胎妊娠リスクがクロミフェンより低い・子宮内膜が薄くなりにくい・PCOSに有効性が報告されている
💉 ゴナドトロピン注射(HMG・FSH製剤)
注射薬
注射薬
仕組み直接卵巣に作用してFSH(卵胞刺激ホルモン)を補充・増強し、複数の卵胞を発育させる
投与方法皮下注射または筋肉注射。自己注射が可能なクリニックが多い
保険適用✅ 保険適用あり(条件あり)
主な副作用OHSS(卵巣過剰刺激症候群)・多胎妊娠リスク(約15〜20%)・注射部位の痛み・腹部膨満感
使用場面内服薬で効果不十分の場合・体外受精での多卵胞刺激・IUI(人工授精)での排卵誘発
⚠️ OHSS(卵巣過剰刺激症候群)のリスクがある。頻回の超音波モニタリングが必要
💉 hCG注射(ヒト絨毛性ゴナドトロピン)
注射薬
注射薬
仕組みLH(黄体化ホルモン)と同様に作用し、成熟した卵胞からの排卵を誘発する「最後の一押し」の注射
タイミング卵胞が十分に成熟したタイミングで1回注射(採卵日の36〜40時間前)
保険適用✅ 保険適用あり
用途タイミング法・人工授精・体外受精での排卵トリガー(排卵を確実に誘発する)
③クロミフェン vs レトロゾール:どちらを選ぶ?
結論:クロミフェンが長らく標準薬でしたが、2022年にレトロゾールが保険適用になり内膜への影響が少ないためレトロゾールを推奨するクリニックが増えています。特にPCOS・内膜が薄い方にはレトロゾールが適しています。
| 比較項目 | クロミフェン | レトロゾール |
|---|---|---|
| 子宮内膜への影響 | ⚠️ 薄くなりやすい | ✅ 影響が少ない |
| 多胎妊娠リスク | 約4% | 約1〜2%(低い) |
| PCOS(多嚢胞性卵巣症候群)への有効性 | 有効だが排卵しにくい場合も | ✅ PCOS第一選択薬 |
| 長期使用 | ⚠️ 6か月が目安 | 比較的長期使用可能 |
| 保険適用 | ✅ 適用あり | ✅ 2022年から適用 |
⚠️ 排卵誘発剤を使い続けても妊娠しない場合はステップアップを
クロミフェン・レトロゾールを6周期以上使用しても妊娠しない場合は、ゴナドトロピン注射・体外受精へのステップアップを担当医師と相談しましょう。同じ治療を繰り返しても妊娠率は大幅に上がりません。
⬆️
あわせて読みたい
🔴
あわせて読みたい
④よくある質問(FAQ)
Q排卵誘発剤を使うと多胎(双子)になりやすいですか?
A可能性はありますが、医師の管理のもとで使用すれば多胎のリスクを最小化できます。クロミフェンの多胎率は約4%・ゴナドトロピン注射は約15〜20%とされています。超音波検査で卵胞数が多すぎる場合はその周期をキャンセルするなど、クリニックで安全管理が行われています。
Q排卵誘発剤はがんのリスクを高めますか?
A現時点では、排卵誘発剤の使用が乳がん・卵巣がんのリスクを有意に高めるという明確なエビデンスはないとされています。ただし長期的な使用については継続的な研究が進められています。担当医師の管理のもとで適切に使用することが重要です。
Qクロミフェンで子宮内膜が薄くなると聞きました。対処法はありますか?
Aクロミフェンには抗エストロゲン作用があり子宮内膜が薄くなることがあります。内膜が薄くなった場合は、レトロゾール(フェマーラ)に変更するか、エストロゲン製剤を補充する方法があります。担当医師に内膜の厚さを確認してもらい、対処法を相談しましょう。
Q排卵誘発剤の自己注射は難しいですか?
A最初は怖く感じますが、クリニックで丁寧に指導を受ければほとんどの方がご自身で注射できるようになります。自己注射ができるとクリニックへの通院回数を減らせるメリットがあります。使い捨てペン型の注射製剤(ゴナールFペン・プリモビスタなど)は操作が簡単です。
Q排卵誘発剤を使えば必ず排卵しますか?
A排卵誘発剤を使っても卵胞が十分に発育しない・排卵しないケースがあります(卵巣が反応しない「低反応」)。その場合は薬の種類・量を変えたり、刺激法を変更したりして対応します。効果がない場合はより強い刺激法や治療法へのステップアップを担当医師と相談しましょう。
まとめ|排卵誘発剤は適切に使えば妊娠の可能性を大きく高める薬
📌 この記事のポイントまとめ
- ✓排卵誘発剤は内服薬(クロミフェン・レトロゾール)と注射薬(HMG・FSH・hCG)の2種類
- ✓クロミフェン:最も一般的な内服薬。ただし内膜が薄くなる・長期使用で効果減弱の欠点あり
- ✓レトロゾール:内膜への悪影響が少なく多胎リスクも低い。PCOS・クロミフェン無効例に有効
- ✓ゴナドトロピン注射:強い卵巣刺激効果。OHSSリスク・多胎リスクが高いため厳重なモニタリングが必要
- ✓多胎リスク:クロミフェン約4%・ゴナドトロピン約15〜20%。超音波管理で最小化
- ✓6周期以上で妊娠しない場合はステップアップを担当医師と相談
- ✓主要な薬は2022年から保険適用になり費用負担が軽減された
排卵誘発剤は正しく使えば妊娠の可能性を大きく高める重要な治療薬です。副作用や注意点を正しく理解した上で、担当医師と相談しながら最適な治療を進めていきましょう。



コメント